TointNIPT(新型出生前診断)を受ける上で絶対必要な条件は、「検査会社の安全性」と「陽性後のフォロー」です。当クリニックは、以下のフォローアップ体制を整えていることが特徴です。検査前から妊娠中、出産後まで、お一人お一人のご事情を考慮し、最後まで丁寧にご対応させていただきます。
・世界基準の検査体制(ベルギー AML社)
・出生前コンサルト小児科医所属
・遺伝病を持つ医師によるカウンセリング
・メンタルケアの専門家によるアフターフォロー
・高度な専門施設、大学病院との連携
・NPO法人 親子の未来を支える会との連携
 NIPT(新型出生前診断)とは
NIPT(新型出生前診断)とは
新型出生前診断/NIPT(non-invasive prenatal genetic testing: 無侵襲的出生前遺伝学的検査) は、母体からの採血で、胎児の染色体異常を調べるスクリーニング調査です。新型出生前診断/NIPTは、妊娠10週目以降の妊婦さんの血液で赤ちゃんの染色体異常を調べるスクリーニング調査です。以前から採血検査の母体血清マーカーや、絨毛検査/羊水検査などの出生前検査はありました。しかし、母体血清マーカーの感度や特異度は低く、また、絨毛検査/羊水検査は感染症や流産のリスクが否めません。このNIPTは、10mlほどの採血で検査できるため、感染症や流産のリスクがありません。そのため海外では、染色体異常を確定する確定検査(絨毛検査/羊水検査)に進む必要があるかないかの判断基準(スクリーニング)として取り入れられています。
※感度と特異度・・・感度は検査で陽性かつ出産後も陽性という確率のこと。特異度は検査で陰性かつ出産後も陰性という確率のこと。
※確定検査・・・・・染色体異常が確実にわかる検査のこと。
検査を希望される妊婦さま
私たちがNIPTの検査を提供する理由は、検査を希望される妊婦さま、ご家族の方々に新型出生前診断を受ける機会をつくるためです。NIPTは、母体から10ml程度の採血をして、胎児の染色体異常を調べるスクリーニング検査です。母体、胎児への負担がなく、検査精度も高い検査で、従来の出生前診断と区別して「新型出生前診断」と呼ばれています。この負担が少なく精度が高いNIPTを受ける人が極めて少ないのが現在の日本の現状なのです。
⚪︎新型出生前のことを知らない
⚪︎検査できる医療機関が限られている
⚪︎年齢(35歳以上)
⚪︎出産場所の指定
⚪︎近親者に染色体異常がある
上記のように、検査を受けるための制約があるのが理由です。
私たちは、これらの制限なく、ご希望される妊婦様、ご家族様がNIPT検査内容を理解して受けられる環境をご提供します。
検査に関するご質問は、医師監修の下、WEB質問集、LINE、お電話で対応させていただきます。新型出生前診断のスクリーニング結果だけでなく、この検査を起点に、「妊娠」「出産」「子育て」について考えていただきたいと思っています。
NIPT(新型出生前診断)検査の概要
- NIPTはおなかの中の赤ちゃんが染色体疾患をもつ可能性をみるための検査です。
- 当院では検査対象となる染色体疾患は 21 トリソミー、18 トリソミー、13 トリソミー、性染色体検査、全常染色体全領域部分欠失、重複疾患を調べることができます。
- 妊娠 10週以降(11週が目安)に妊婦さんから 10 ml の血液を採取して、血液中に浮遊している cfDNA(染色体が細かく分解されたもの)を分析して結果を出します。
- 結果は「陽性」、「陰性」、または「判定保留」と報告されます。「陽性」とはその疾患の可能性が高いという意味です。
- 妊婦さんの血液中に浮遊している cfDNA のうち約 10%が赤ちゃん由来です。
そのため NIPT は精度の高い検査ではありますが、染色体疾患の可能性の高さを判定しているにすぎません。 - 検査結果が「陽性」の場合には、確定診断である羊水検査が必要です。また、「判定保留」の場合には、その後の対応について再度相談する必要があります。
染色体ってなに?
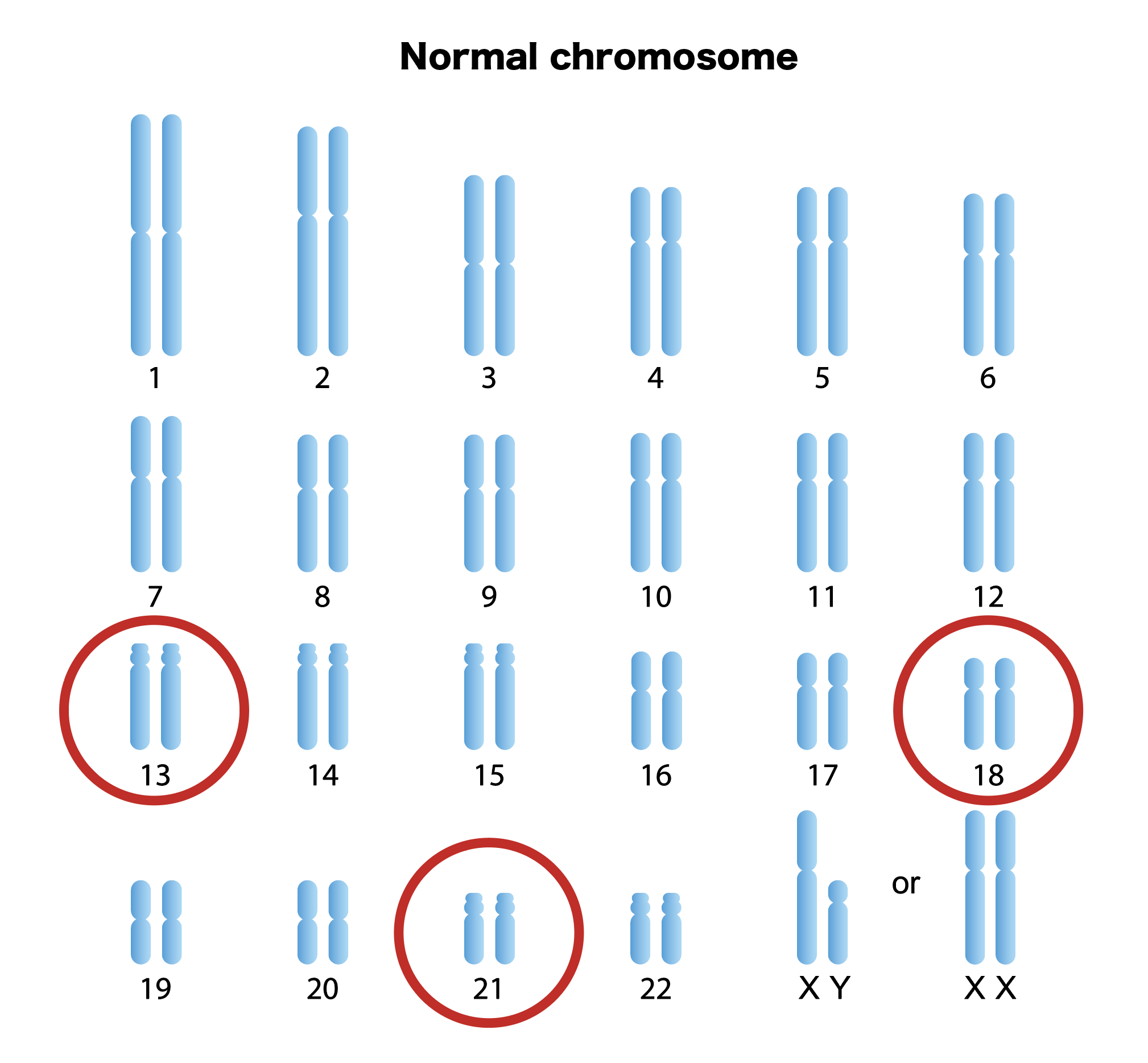
- 人の染色体の定義は 46 本で、常染色体(1 〜 22 番染色体)のペアと、性別によって異なる染色体(X・Y 染色体)のペアからなっています。
- 染色体には多くの遺伝子(ヒトの体や働きの設計図)が詰まっています。
- 染色体に数や形の変化が起こると、成長や発達に影響を与えたり、生まれつきの病気や体つきの特徴をもつことがあります。
- 「トリソミー」とは本来 2 本(ペア)である染色体が、3 本ある状態で、例えば 21 トリソミーとは、21 番染色体が 3 本ある状態のことです。「トリ」とは3をあらわします。
【 検査を受ける前に、もう一度確認いただきたいこと 】
◉ NIPTは妊婦さんの採血のみで実施できますが、赤ちゃんの染色体疾患を出生前に調べる検査です。「陰性」以外の結果がでることで、さまざまな困難に直面する可能性があります。
- この検査では診断を確定できません。診断を確定するためには羊水検査や絨毛検査を受ける必要がありますが、おなかから子宮内に針を刺す検査のため、300分の1程度の確率で流産が起こります。
- 「陽性」でもその染色体疾患ではない場合もあります(偽陽性といいます)。例えば、35歳の妊婦さんの「21トリソミー陽性」の場合でも、実際に赤ちゃんがダウン症候群でない確率は約20%あります。
- 「陽性」の場合、結果に関する詳しい説明やその後の対応について遺伝カウンセリングを受ける必要があります。
◉ NIPTは侵襲的で流産リスクのある羊水検査などを受けるどうか、悩む妊婦さんがその判断材料として行う検査ともいえます。
NIPTでわかること・わからないこと
NIPT は 「染色体異常」しかわかりません。具体的には21 トリソミー、18 トリソミー、13 トリソミー、性染色体検査、全常染色体全領域部分欠失、重複疾患の染色体疾患の可能性を調べる検査です。
- 生まれて来る赤ちゃん100人中に3~5人ほどは先天的な疾患をもって生まれてきます。
- この中で染色体が原因の疾患は約25%で、NIPTの検査対象である3つの染色体疾患は、さらにその約70%です。このことを計算してみると。3つの染色体疾患のある赤ちゃんは100 人あたり0.7 人程度となります。以下の表が先天性疾患の頻度と染色体疾患です。
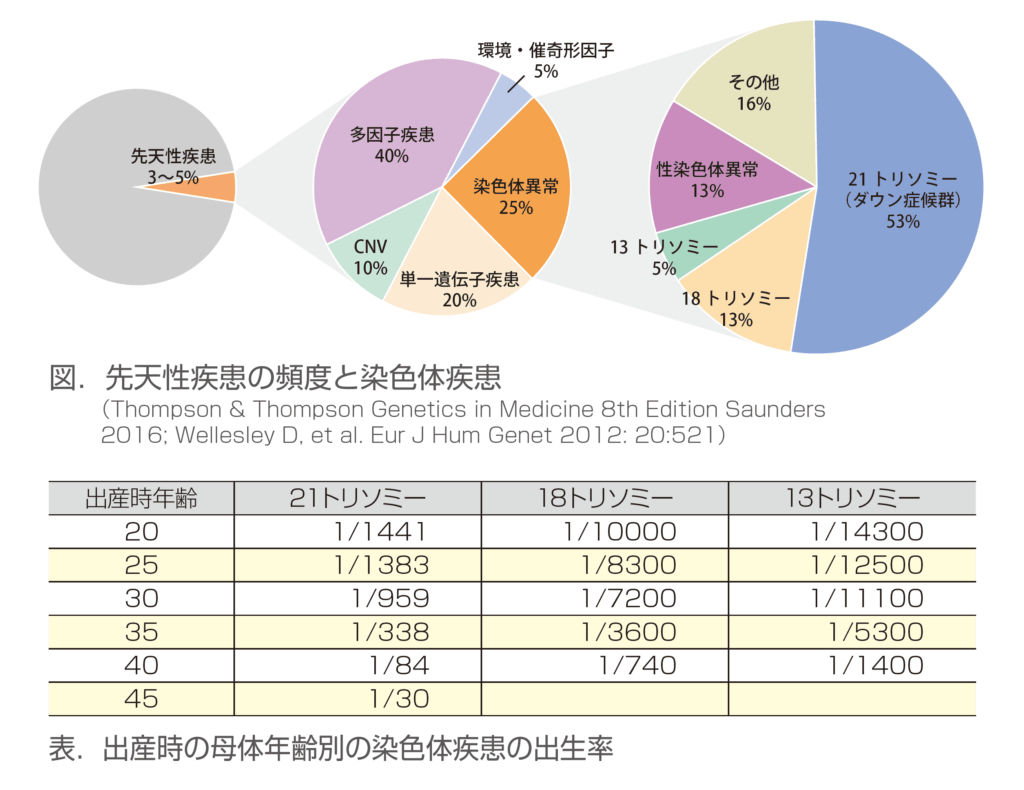
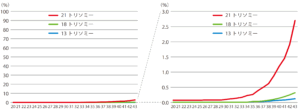
母体年齢とトリソミー児の出生頻度の関係
妊婦さんの年齢が上昇すると、トリソミーをもつ赤ちゃんの出生頻度が高くなることが知られています。それ以外の染色体疾患では、その影響は明らかではありません。人婦さんの年齢によって疾患の頻度は高くなりますが、縦軸の最大値を100%とすると上昇傾向ははっきりしません。以下のグラフのように拡大してみてみると上昇傾向が見えてくる程度です。
私たちの多様性と先天性疾患
POINT染色体が原因となる生まれつきの変化を含め、赤ちゃんが先天性疾患をもつことは誰にでも起こりえることです。そのことにより赤ちゃんが多くの人とは違った特徴を示すことがありますが、それは誰もがもつ人としての多様性、その人の個性の一部です。 生まれつきの変化によって人とは違った特徴をもつことが生き辛さにつながる可能性は否定できません。
その一方で人の幸不幸はそういった特徴のみで決められるものではないとも言えます。 どのような境遇にあろうと、みな我々と共に生きる社会の一員であり、お互いを認め合い、助け合う社会を実現するために公的福祉サービスが用意されています。
一方で、さまざまな事情により、生むことをあきらめる選択をする方もおられますが、その選択も尊重されるものです。妊娠の継続や中断については、経験者などによる、いわゆるピアサポートを行う団体もあります。
【 21トリソミー(ダウン症候群) 】
一般的に、600〜 800人に1人の割合で出生するといわれています。
微小欠失症候群・微小重複症候群は、遺伝的な障害の一つであり、特定の染色体の異常によって引き起こされます。この症候群は、知的障害、運動の協調がとれない、言葉の発達が乏しい、特徴的な顔立ち、そしてしばしば笑顔が多いという特徴があります。微小欠失症候群・微小重複症候群は比較的珍しく、約15,000~20,000人に1人の割合で発生するとされています。
NIPTを用いた微小欠失症候群・微小重複症候群の検出は、技術的な進歩によって可能になりつつありますが、全ての遺伝的状態を検出できるわけではありません。そのため、NIPTでリスクが示された場合は、より確定的な診断を得るために羊水検査や絨毛検査などの侵襲的な検査が推奨されるます。
微小欠失症候群・微小重複症候群は現在のところ治療法がなく、症状の管理とサポートに焦点を当てたケアが行われます。早期介入プログラムや、言語療法、物理療法、行動療法などが患者さんとその家族に提供されます。
検索可能な微小欠失症候群・微小重複症候群は現在では86疾患あります。代表的な疾患は以下になります。